Die Kinderstiftung Dianino feiert in diesem Jahr ihr 15jähriges Bestehen. Vor 15 Jahren gründete Frau Binder (selbst Mutter eines Sohnes mit Typ 1 Diabetes) die Kinderstiftung Dianino, um Kindern und Familien in vielen Bereichen zu unterstützen, dort wo oft die offiziellen Stellen keine Hilfsmöglichkeit mehr sahen. In dieser Zeit wurde das Netzwerk aus ehrenamtlichen Mitarbeitern bundesweit ausgeweitet und vielen hunderten Kindern und Familien konnte so schnell, kostenlos und vor allem unkompliziert geholfen werden.
Es ist einfach großartig, wie sich die Kinderstiftung Dianino mit ihren Diabetes Nannys für Kinder mit Diabetes einsetzt. Wir möchten mit diesen Artikel darauf aufmerksam machen, was die Dianino Nannys alles leisten, Dianino für 15 Jahre Engagement danken und darauf hinweisen, das und vor allem wie, auch ihr helfen könnt.
Derzeit haben ca. 25.000 Kinder in Deutschland Diabetes, das bedeutet, eins von 600 Kindern in Deutschland hat Diabetes. Pro Tag kommen fünf bis sechs neue kleine Patienten hinzu. 52% davon sind unter 5 Jahre alt. Besorgniserregend ist der ständige, rapide Anstieg des kindlichen Diabetes. Für die unter 5-Jährigen sagen neue Analysen der EURODIAB-Studiengruppe sogar eine Verdoppelung bis zum Jahr 2020 voraus!
Die Folgen von Kinderdiabetes
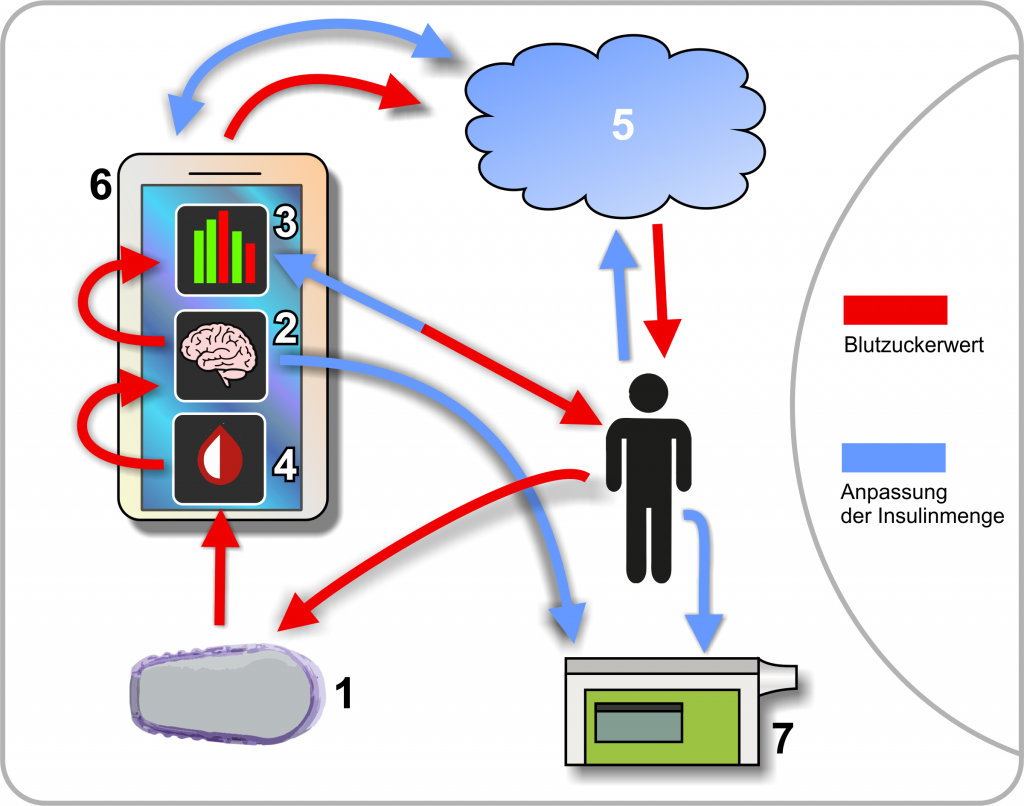
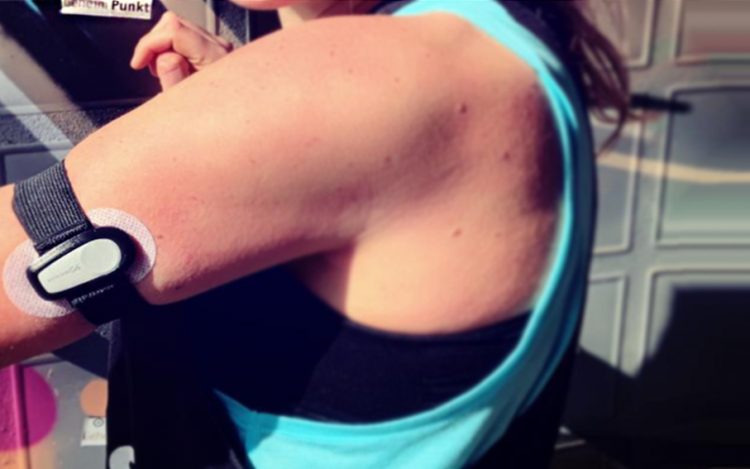
Wenn Kinder Diabetes bekommen, bricht für sie und ihre Familien oft eine Welt zusammen. Die Erkrankung bedeutet für die betroffenen Kinder, bis zu 8 Mal am Tag – oft auch nachts – sich das lebensnotwendige Insulin zu spritzen oder spritzen lassen zu müssen. Viele tragen Insulinpumpen, CGM-/FGM-Sensoren, um die Blutzuckerwerte besser überwachen und entsprechend korrigieren zu können. Diabetes ist ein 24-Stunden-Job ohne Urlaub.
Sobald bei einem Kind die Diagnose Diabetes gestellt wird, ist nichts mehr wie es war. Die Belastungen bei den Kindern und den betroffenen Familien sind gerade nach der gravierenden Diagnose geprägt von Unsicherheit, Angst, Schmerz und dem Gefühl, nicht mehr weiter zu wissen. Auch im „normalen“ Leben mit der Krankheit sind die Kinder und Familien Tag für Tag vielen zusätzlichen psychischen und sozialen Belastungen ausgesetzt.
Vor allem weitere Belastungen (Krankheit, Tod oder Trennung der Eltern) oder soziale Notlagen (Arbeitslosigkeit, Verschuldung), oder auch besondere Ereignisse (z. B. Geburt eines Geschwisters) können die Diabetesbehandlung zu Hause stark beeinträchtigen und Kinder und Eltern in eine verzweifelte Lage bringen.
Das Diabetes Nanny-Projekt
Die Stiftung Dianiño hilft seit nunmehr 15 Jahren extrem schnell in schwierigen, einschneidenden Lebenssituationen mit qualifizierten Dianiño Nannies – eine familiennahe, unbürokratische Hilfe, die sich oft als lebensnotwendig herausstellt.
Die Dianino Nanny
Eine Dianiño Nanny ist eine in der Betreuung und Versorgung von zuckerkranken Kindern erfahrene Person. Fast 90% der Dianiño Nannies sind Kinderkrankenschwestern, der andere Teil betroffene Eltern und Erzieher.
Die Dianino Diabetes Nanny sucht – auf Hilfsanfrage von Kinderkliniken bei Dianino – im Auftrag der Stiftung betroffene Familien auf, wenn dort durch Notfälle, Sorgen, Krisen oder Probleme die Versorgung und Betreuung des kranken Kindes nicht mehr gewährleistet ist. Sie unterstützt die Familien vor Ort, zu Hause, bis sich die Situation wieder entspannt hat oder/und andere unterstützende Maßnahmen anlaufen.
Die Dianino-Diabetes-Nanny arbeitet in enger Kooperation mit dem betreuenden Diabetes-Team zusammen und versucht langfristige Lösungsmöglichkeiten zu finden, damit das Kind und seine Familie wieder aus eigenen Kräften ihr Leben mit dem Diabetes weiterführen können. Durch diese Hilfsmaßnahme kann Dianiño Kinder mit Diabetes vor schlimmen Folgen ihrer Erkrankung bewahren und oft weiteres Leid verhindern.
Aktuelle Zahlen 2018 der Dianino Nanny Einsätze
43.933 Kilometer zu erkrankten Kindern gefahren um zu helfen
805 Einsätze bei betroffenen Kindern und Familien aus
22 Nationalitäten.
Die Leistungen der Dianino-Nannies:
- Sie unterstützen nach der Diagnose, zum Einfinden in die neue Lebenssituation.
- Sie schulen Lehrer, Betreuer, Verwandte des Kindes.
- Sie überbrücken familiäre Notsituationen wie z. B. Krankheit, Tod oder Trennung.
- Sie helfen bei seelischen Belastungen der Kinder/Jugendlichen, Geschwisterkinder und Eltern.
- Sie fördern die Selbstständigkeit/Motivation der Kinder/Jugendlichen.
- Sie leisten Eingliederungshilfe in Kindergarten, Schule und bei dazugehörigen Aktivitäten.
- Begleitung und Unterstützung bei der Unterbringung in Heimen und Wohngruppen
- Flüchtlingskinderprojekt
Das Dianino Nanny-Projekt ist so erfolgreich, weil…
- sich die effektive Hilfe der Dianino Nanny-Einsätze herumgesprochen hat,
- das Engagement und die Kraft unserer Dianino Nannies teilweise grenzenlos ist,
- die Einsätze für die Familien kostenlos sind,
- sie schnell und unkompliziert handeln können,
- sie 43.933 gefahrene Kilometer zu Einsätzen nicht als Belastung sehen, sondern als Weg zum Ziel,
- die Dianiño Nannies in 805 Einsätzen das Leid von „kleinen“ Helden lindern konnten und
- es Menschen gibt, die an uns glauben und für die Stiftung Dianiño spenden.
Die Hilfe, die Dianino den betroffenen Familien geben kann, müssen wir gemeinsam ausbauen, um auch in Zukunft allen Kindern mit Diabetes das Lachen zurück zu holen und den Eltern Kraft und Mut zu geben, die lebenslange Belastung zu meistern.
So könnt ihr helfen…
Mit Spenden, Zuwendungen, Fördermitgliedschaften und Aktionen und/oder Zustiftungen und Erbschaften könnt ihr Dianino unterstützen: https://www.stiftung-dianino.de/spenden-helfen/
Alle weiteren Infos und Antworten auf eure Fragen bekommt ihr hier: https://www.stiftung-dianino.de