Gute Nachrichten für alle iOS-Nutzerinnen und -Nutzer: Ab dem 20. Mai kannst du den smarten Algorithmus mylife CamAPS FX endlich auch im Apple App Store herunterladen! Damit steht das AID-System mylife Loop jetzt auch auf dem iPhone zur Verfügung – für eine flexible, individuelle und innovative Diabetestherapie, direkt auf deinem Smartphone. Die Diabetes Community feiert’s!
Dein Weg zur individualisierten Diabetestherapie
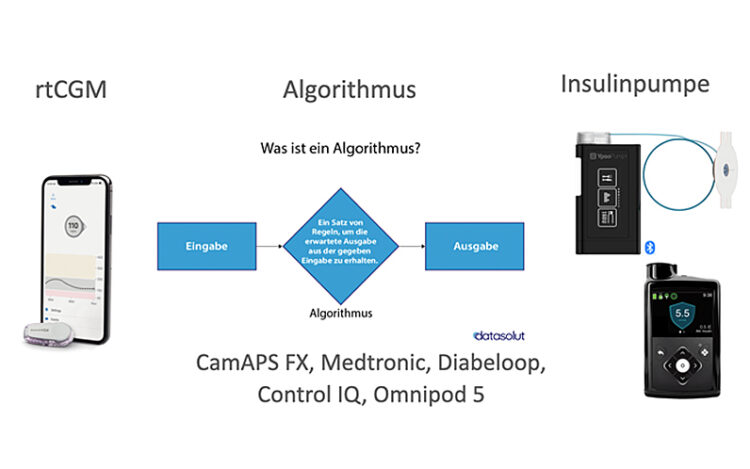
Der mylife Loop ist die smarte Lösung für alle, die sich ein Stück Freiheit im Diabetesalltag zurückholen wollen. Im Mittelpunkt steht der selbstlernende Algorithmus CamAPS FX, der deine Insulinabgabe automatisch anpasst – Tag und Nacht. Gemeinsam mit der mylife YpsoPump und dem CGM-System deiner Wahl (Dexcom G6 oder FreeStyle Libre 3/Libre 3 Plus*) entsteht ein smartes, personalisierbares AID-System, das dich im Alltag unterstützt. Und das Beste: Ab sofort kannst du dein Therapiemanagement ganz einfach über dein iPhone steuern – diskret, intuitiv und flexibel.
Alle wichtigen Informationen dazu und wie ein Wechsel von Android auf iOS möglich ist, erfährst du hier:
Das mylife Loop AID-System erfahren (jetzt auch auf deinem iPhone)l
Und nicht verpassen: Die kostenfreie Online-Veranstaltung dazu am 05. Juni 2025, 18.00 bis 19.30 Uhr: Das Ypsomed-Team stellt euch den mylife Loop ausführlich vor und beantwortet all eure Fragen.
Deine Vorteile mit mylife Loop auf einen Blick:
- Automatisierte Insulinabgabe mit smartem Algorithmus
- CGM nach Wahl: kompatibel mit Dexcom G6, FreeStyle Libre 3 oder Libre 3 Plus*
- Diskrete Steuerung über dein eigenes Smartphone – jetzt auch mit iOS
- Flexibel im Alltag: z. B. bei Sport, Mahlzeiten, Stress oder Krankheit dank „Boost“ und „Ease-off“
- Zugelassen für Kinder³, Schwangere und Erwachsene
- Individuelle Zielwerteinstellung (80–198 mg/dL bzw. 4,4–11,0 mmol/L)
- Fernüberwachung durch die Companion-Funktion – z. B. für Eltern (Nur Hauptnutzer können aktuell die iOS-Version nutzen – Companions bitte noch Android)
- Nachweislich mehr Zeit im Zielbereich und Senkung des HbA1c¹
- Mehr Lebensqualität und weniger Belastung²
Die mylife YpsoPump – leicht, smart, intuitiv
Die mylife YpsoPump ist kompakt, leicht (nur 83 g inkl. Patrone und Batterie) und lässt sich ganz einfach bedienen – über klare Symbole und Touchscreen. Der Patronenwechsel geht schnell und unkompliziert, egal ob du vorgefüllte oder selbst befüllte Insulinpatronen verwendest.
Du willst die YpsoPump erst einmal ausprobieren? Dann lade dir die kostenlose mylife YpsoPump Explorer App herunter und teste die Pumpe virtuell auf deinem Smartphone!
Fazit: Ab dem 20. Mai 2025 beginnt für iPhone-User eine neue Ära der Diabetestherapie. Mit mylife Loop und CamAPS FX steuerst du dein AID-System jetzt auch unter iOS – ganz nach deinen Bedürfnissen, flexibel und smart. Willkommen in der Zukunft deiner Diabetestherapie!
*Hinweis: FreeStyle Libre 3 Plus ist derzeit nur in bestimmten Ländern verfügbar.
¹ Quelle: [Studienlage zur CamAPS FX Anwendung]
² Quelle: [Anwenderberichte und klinische Studien]
³ Ab einem Alter von 1 Jahr zugelassen
*Bildhinweis: Bild KI-generiert, Produktabbildung kann abweichen