Auf Diashop.digital fand am 15. Februar die Online-Veranstaltung „AID-Systeme im Vergleich“ statt, die spannender nicht hätte sein können. 170 Teilnehmer lauschten interessiert, stellten ihre Fragen, die Diabetesberaterin Simone Winter allesamt souverän beantwortete. Simone Winter stellte alle aktuellen AID-Systeme herstellerneutral vor. Ein Highlight im Veranstaltungskalender auf Diashop.digital, mit viel positivem Feedback für Simone, die ihre Expertise bei DIASHOP auch im Pumpenspezialteam einbringt.
Inhalt der Veranstaltung: AID-Systeme im Vergleich
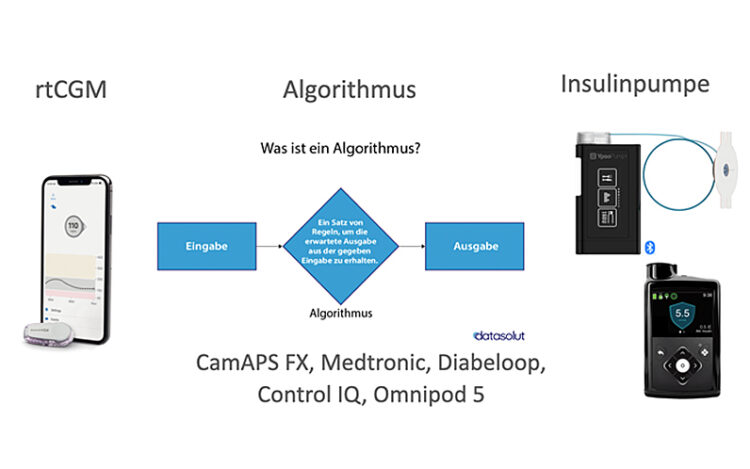
Vorab erklärte Simone Winter die Basics: „Was genau ist ein AID-System?“, „Was erwarten Anwender von einem AID-System?“ und „Was können sie tatsächlich leisten?“.
- Laut aktueller Studien ermöglichen AID-Systeme eine ganze Menge:
- eine „Time in Range“ (zwischen 70 – 180 mg/dl bzw. 3,8 – 10 mmol/l) von ca. 70%
- eine „Time below Range“ (<70 mg/dl bzw. 3,8 mmol/l) von ca. 1-3 %
- Patienten berichten von einer deutlichen Erleichterung der Therapie
Und was können sie noch nicht?
- Automatische Anpassung bei Sport bzw. besonderen Situationen (wie Krankheit, Menstruation etc.)
- Automatisierte Bolusabgaben
- Kohlenhydratberechnung
Weiterhin erklärte Simone Winter die Eigenheiten der beiden Arten von AID-Systemen: die Systemeinheit und das interoperable System.
Die verschiedenen Algorithmen
Im Fokus standen natürlich die verschiedenen Algorithmen der AID-Systeme und wie sie funktionieren:
PID: Proportional Integral Derivate -> Insulin-Infusionsrate wird entsprechend der Differenz des gemessenen Wertes vom Glukose-Sollwert berechnet
MPC: Model Predictive Control -> Insulin-Infusionsrate wird ermittelt aus der Vorhersage zukünftiger Glukosewerte, basierend auf Trends in der aktuellen Vergangenheit
Fuzzy Logic: „unscharfe“ Logik -> die Parameter werden laufend an die Situation angepasst
Welche Systeme gibt es aktuell am Markt und mit welchen Algorithmen arbeiten sie?
Folgende AID-Systeme sind aktuell am Markt in Deutschland erhältlich:
- Omnipod 5 (MPC)
- t:slim Control IQ (MPC)
- Minimed 780 G (PID mit Fuzzy Logic)
- Mylife YpsoPump mit CamAPS FX (MPC)
- Kaleido mit DBLG 1 (MPC)
Wie finde ich das passende AID-System für mich?
Die Teilnehmer wollten natürlich wissen: Wie finde ich nun aber ein passendes System für mich? Was muss ich dabei beachten? Simone Winter erklärte, dass vor allem auch die Infusionssets mittlerweile eine große Rolle spielen! Denn Luer-Anschlüsse, wie es sie früher gab, sind eigentlich gar nicht mehr erhältlich. Und neben der Insulinpumpe ist natürlich die richtige Wahl des CGM-Systems und der für mich passende Algorithmus entscheidend. Gar nicht so einfach.
Simone Winter brachte Licht ins Dunkel und stellte alle Systeme mit ihren wichtigsten Funktionen vor. Selbst die Alltagssituationen ließ sie nicht aus: Welche Möglichkeiten habe ich beim Sport und welche bei Mahlzeiten? Denn: Nicht alle AID-Systeme unterstützen alle Bolusvariaten und lassen manuelle Korrekturen zu. Jeder Algorithmus „denkt und arbeitet“ anders.
Einige haben uns neben dem zahlreichen positiven Feedback nach der Veranstaltung geschrieben, dass sie jetzt ihr System gefunden hätten. Darüber haben wir uns sehr gefreut! Selbstverständlich wissen sie jetzt auch, was sie bei der Beantragung eines AID-Systems beachten müssen und wie DIASHOP sie dabei unterstützt.
Wer die Veranstaltung verpasst hat, kann sich die Aufzeichnung hier ansehen. Das DIASHOP-Team hat sie auf YouTube für euch zur Verfügung gestellt: